Արտարգանդային հղիություն
Կաղապար:Տեղեկաքարտ Հիվանդություն Արտարգանդային հղիություն, բեղմնավորված ձվաբջջի ամրացումն ու զարգացումն արգանդի խոռոչից դուրս[1]։ Սովորաբար ուղեկցվում է որովայնային ցավով և հեշտոցային արյունահոսությամբ[2]։ Այս զույգ ախտանիշները հանդիպում են արտարգանդային հղիությամբ կանանց 50%-ի շրջանում[2]։ Ցավը կարող է լինել սուր, բութ կամ կծկումային[2]։ Եթե որովայնի խոռոչում առկա է արյունահոսություն, ցավը կարող է ճառագայթել դեպի ուսի, բազկի շրջան[2]։ Ծանր արյունահոսությունը կարող է բերել հաճախասրտության, ուշագնացության կամ շոկի[1][2]։ Պտուղը չի կարող գոյատևել՝ բացառությամբ որոշ դեպքերի[3]։
Պատճառն առավել հաճախ կնոջ սեռական օրգանների, առաջին հերթին արգանդափողերի բորբոքային հիվանդություններն են, խլամիդիոզը։ Ռիսկային գործոններից են նաև ծխելը, արգանդափողերի վրա կատարված վիրահատությունները, անպտղությունը և այլն[4]։ Անամնեզում արտարգանդային հղիություն ունեցողների շրջանում կրկնության հավանականությունը շատ ավելի բարձր է[4]։ Բորբոքային փոփոխությունների (կպումների, սպիների) հետևանքով արգանդափողերը կորցնում են իրենց հիմնական ֆունկցիան՝ բեղմնավորված ձվաբջիջը (զիգոտ) բռնելու և արգանդի խոռոչ տեղափոխելու հատկությունը, որի հետևանքով պտղաձուն ամրանում է արգանդափողում, որովայնի խոռոչում կամ ձվարանում[2]։ Առավել հաճախ (90%) ձվաբջիջը ամրանում է արգանդափողերում, որը կոչվում է նաև փողային հղիություն[4]։ Ախտորոշումը կատարվում է չափելով մարդու խորիոնային գոնադոտրոպինի (hCG) մակարդակը և կատարելով ուլտրաձայնային հետազոտություն[2]։ Ուլտրաձայնային հետազոտության արդունավետությունը ավելի բարձր է, երբ կատարվում է ներհեշտոցային մեթոդով[2]։ Նման ախտանիշներ բնորոշ են նաև վիժմանը, ձվարանի ոլորմանը կամ սուր ապենդիցիտին[2]։
Ռիսկային գործոնների ազդեցության նվազեցումը՝ խլամիդիոզի ժամանակին հայտնաբերումը և բուժումը, օգնում է կանխել արտարգանդային հղիության զարգացումը[5]։ Արտարգանդային հղիությունը հնարավոր է բուժել դեղորայքային և վիրահատական մեթոդներով[4]։ Վիրահատական մեթոդը կիրառվում է, երբ առկա է ֆետալ սրտի աշխատանք, փողը պատռվել է կամ հիվանդի վիճակը կայուն չէ[4]։ Վիրահատությունը կատարվում կամ լապարոսկոպիկ, կամ լապարոտոմիկ (որովայնահատման) եղանակներով[1]։ Բուժման առկայության պայմաններում ելքը բարենպաստ է[4]։
Զարգացած երկրներում հանդիպման հաճախականությունը կազմում է կենդանածինների 1-2%-ը, սակայն անպտղության բուժման հորմոնային պրեպարատների կիրառման հետևանքով, կարող է հասնել մինչև 4%[1]։ Հանդիսանում է հղիության առաջին եռամսյակի ընթացքում, կանանց մահվան գլխավոր պատճառներից մեկը[4]։ Զարգացած երկրներում ելքն ավելի բարենպաստ է[5]։ Մահվան ռիսկն այնտեղ կազմում է 0.1-0.3%, իսկ զարգացող երկրներում այս ցուցանիշը 1-3% է[6]։
Նշաններ և ախտանիշներ

Արտարգանդային հղիությանը բնորոշ են որովայնի ստորին հատվածում (աջ կամ ձախ կողմում) կծկումային ցավեր։ Հաճախ նկատվում է արյունային արտադրություն, որը, որպես կանոն, ի հայտ է գալիս դաշտանի կարճատև բացակայությունից հետո։ Մեծ մասամբ դաշտանային արյունը լինում է սակավ, մուգ գույնի, հազվադեպ առաջանում է արյունահոսություն։ Դաշտանն անկանոն է և երկարատև։ Նկատվում են նաև թուլություն, գլխապտույտ, ուշագնացություն։ Արգանդափողի պատռվածքի (փողային հղիություն) ժամանակ որովայնի ստորին հատվածում առաջանում են ուժեղ ցավեր, որոնք ճառագայթվում են դեպի ուղիղ աղիք։ Բնորոշ է մաշկի գունատությունը, արտահայտված թուլությունը։ Նշված ախտանշանների ի հայտ գալու դեպքում հարկավոր է անմիջապես դիմել բժշկի։
Արտարգանդային հղիությամբ կանանց 10%-ի շրջանում ախտանիշները կարող են բացակայել[1]։ Հաճախ ախտանիշները ոչ սպեցիֆիկ են լինում և կարող են նմանվել միզասեռական և ստամոքսաղիքային հիվանդություններին, օրինակ՝ ապենդիցիտին, սալպինգիտին, դեղին մարմնիկի կիստայի պատռվածքին, վիժմանը, ձվարանի ոլորմանը կամ միզուղիների վարակին[1]։ Կլինիկական պատկերը զարգանում է, երբ հղիությունը դառնում է 4-8 շաբաթական, հաշված վերջին նորմալ դաշտանային ցիկլի առաջին օրվանից։
Ախտանիշները ներառում են նաև բարձր hCG, հեշտոցային արյունահոսություն (փոփոխվող քանակությամբ), ցավեր որովայնի ստորին շրջանում[1], ցավեր կոնքի շրջանում, արգանդի լարված պարանոց, ադնեքսալ զանգված կամ հավելումների լարվածություն[2]։ HCG չափման և ուլտրաձայնային հետազոտության բացակայության պայմաններում արտարգանդային հղիությունը սխալմամբ կարող է ախտորոշվել որպես վիժում[1]։ Սրտխառնոցը, փսխումը և փորլուծությունը հազվադեպ են հանդիպում[1]։

Պատռումը կարող է հանգեցնել որովայնի փքվածության, լարվածության, պերիտոնիզմի և հիպովոլեմիկ շոկի[1]։ Կինը կարող է լինել չափից ավելի շարժուն, ինչը կհանգեցնի ներկոնքային արյունահոսքի նվազեցման, որը կբերի այտուցների և լրացուցիչ ցավերի[7]։
Բարդություններ
- Արգանդափողի պատռում,
- արյունահոսություն,
- հիպովոլեմիկ շոկ,
- մահ։
Պատճառներ
- կոնքի բորբոքային հիվանդություններ,
- անպտղություն,
- ներարգանդային պարույրների օգտագործում,
- դիէթիլստիլբեստրոլի օգտագործում,
- արգանդափողերի վիրահատական միջամտություն,
- ներարգանդային միջամտություններ (խոռոչի քերում),
- ծխախոտի օգտագործում,
- անամնեզում արտարգանդային հղիություն,
- էնդոմետրիոզ[10][11],
- փողերի կապում։
Հղիության դեղորայքային ընդհատումը հանդես չի գալիս որպես ռիսկային գործոն[12]։
Փողի վնասում

Արգանդափողում զարգացող հղիությունը կոչվում է փողային հղիություն։ Փողի ներքին մակերեսը պատված է թարթչավոր էպիթելով, որը ապահովում է բեղմնավորված ձվաբջջի տեղափոխումը ձվարանից արգանդի խոռոչ։ Ծխելը բերում է թարթչավոր էպիթելի վնասման, երկարում է ձվաբջջի տեղափոխումը և փողում ամրանալու հավանականությունը մեծանում է։ Դա է պատճառը, որ ծխող կանանց շրջանում փողային հղիությունն ավելի հաճախ է հանդիպում[13]։
Կոնքի բորբոքային հիվանդություններով կանանց շրջանում արտարգանդային հղիության հավանականությունը նույնպես բարձր է[14]։ Պատճառը, բորբոքումների հետևանքով, էպիթելի վնասումն է և առաջացած սպիական հյուսվածքով, կպումներով փողի լուսանցքի նեղացումը, որը բերում է դրանց դժվարանցանելիության։ Նույն պատկերն է Աշերմանի համախտանիշի ժամանակ, երբ ներարգանդային կպումները փակում են փողերի մուտքը արգանդ, ինչի հետևանքով ձվաբջիջը մնում է փողում[15][16][17] : Աշերմանի համախտանիշի առաջացմանը նպաստում են ներարգանդային միջամտությունները, էնդոմետրիումի, կոնքի և սեռական տուբերկուլոզը[18]։
Փողերի կապումը, դրանց դարձելի ստերիլիզացիան կարող են հրահրել արտարգանդային հղիություն։ Առավել ինվազիվ մեթոդների կիրառման դեպքում (փողային կատետր, փողի մասնակի հեռացում) ռիսկն ավելի բարձր է, քան քիչ ինվազիվ միջամտությունների (փողերի կլիպավորում) ժամանակ[19]։
Այլ
Որոշ հետազոտություններ ցույց են տվել, որ արտարգանդային հղիությունը ավելի շատ հանդիպում է բարձր տարիքային խմբում։ Տարիքը չի համարվում բացարձակ ռիսկային գործոն, սակայն այն կարող է ազդակ լինել այլ գործոնների զարգացման համար[19]։ Արտարգանդային հղիության զարգացման համար գործոն է նաև հեշտոցային հոգնաները[20]։ Ներարգանդային կյանքում, դիէթիլստիլբեստրոլի ազդեցությանը ենթարկված կանանց մոտ, արտարգանդային հղիության զարգացան ռիսկը նույնպես բարձր է[21]։ Բացատրվում է նրանով, որ ազոտի օքսիդի ախտաբանական գերարտադրության հետևանքով նվազում է արգանդափողերը պատող թարթչային էպիթելի մակերեսը, որը բերում է ձվաբջջի տեղափողման խանգարման[22]։
Ախտորոշում
Բոլոր այն կանանց շրջանում, ովքեր ունեն որովայնային ցավեր, հեշտոցից արյունային արտադրություն և հղիության թեստի դրական արդյունք, պետք է հետազոտվեն՝ բացառելու արտարգանդային հղիությունը[2]։ Ճիշտ ախտորոշելու համար գլխավոր պայմաններից է ռիսկի գործոնների բացահայտումը և ելնելով այդ ամենից` հղիության տեղակայման որոշումը[1]։
Ներհեշտոցային ուլտրաձայնային հետազոտություն
Այս հետազոտությամբ արգանդափողում պտղապարկի և ֆետալ սրտի հայտնաբերումը բավականին սպեցիֆիկ (յուրահատուկ) ախտորոշիչ չափանիշ է։ Ներհեշտոցային ՈՒՁՀ-ի արտարգանդային հղիությունը ախտորոշելու սենսիտիվությունը (զգայունությունը) կազմում է շուրջ 90%[1]։ Հետազոտությամբ երևում է ադնեքսալ զանգված, որը շարժվում է ձվարաններից անկախ։ Դեպքերի 60%-ի ժամանակ դա ոչ համասեռ կամ կիստայաձև զանգված է («կաթիլի նշան»)։ Սովորաբար զանգվածը գնդաձև է, սակայն հեմատոսալպինգսի առկայության ժամանակ կարող լինել փողաձև։ Այս նշանի ախտորոշիչ սենսիտիվությունը կազմում է 84%, իսկ սպեցիֆիկությունը 99%[1]։ Դրական կանխատեսիչ արժեքը (positive predictive value) կազմում է 96%, բացասական կանխատեսիչը (negative predictive value)՝ 95%[1]: Արգանդի խոռոչից դուրս գտնվող, դատարկ պտղապարկը ("օղաբլիթի" նշան) հանդիպում է դեպքերի 20%-ի ժամանակ[1]։ Եվս 20%-ի ժամանակ պտղապարկը հանդես է գալիս դեղնուցապարկի և/կամ էմբրիոնի հետ միասին[1]։ Սրտի աշխատանքի առկայության ժամանակ, երբեմն անվանում են "կենսունակ արտարգանդային"[1]:
-
Արտարգանդային հղիության ժամանակ հեշտոցային ուլտրաձայնային հետազոտության արդյունքների սխեմատիկ պատկերում
-
Արտարգանդային հղիության ժամանակ հեշտոցային ուլտրաձայնային հետազոտությամբ տեսանելի կաթիլի նշան:
-
Նշված է պտղապարկը արդեն իսկ ձևավորված էմբրիոնով:
Հղիության դրական թեստի և ներարգանդային հղիության նշաների բացակայությունը դեռ չի հաստատում ախտորոշումը։ Հնարավոր է լինի հղիության հետերոտոպիկ տեղակայում կամ «կեղծ պարկ»։ Սա հանդիպում է կանանց մինչև 20%-ի շրջանում[1]։
Անէխոգեն հեղուկի հայտնաբերումը Դուգլասյան տարածությունում (արգանդ-ուղիղաղիքային ծոց) հնարավոր է և՛ նորմալ, և՛ արտարգանդային հղիության ժամանակ[1]։ Էխոգեն հեղուկի հայտնաբերումը դեպքերի 28-56%-ի ժամանակ վկայում է հեմատոպերիտոնեումի (արյունահոսություն որովայնի խոռոչում) մասին[1]։ Արյունահոսությունը ոչ միշտ է լինում արգանդափողի պատռման հետևանք և երբեմն հանդիպում է արգանդափողի դիստալ հատվածի վնասման և փողային վիժման ժամանակ[1]։ Ծանր արյունահոսության նշան է արյան առկայությունը լյարդաերիկամային ծոցում և ենթալյարդային տարածությունում[1]։
Դոպլեր հետազոտությունը որևէ ախտորոշիչ նշանակություն չունի արտարգանդային հղիության ժամանակ[1]։
ՈՒՁՀ և β-hCG

Արտարգանդային հղիության ախտորոշմանը օգնում է մարդու խորիոնային գոնադոտրոպինի (β-hCG) չափումը։ β-hCG-ի 1500 ՄԻ/մլ և ավելի քանակը, ՈԻՁՀ-ով արգանդի խոռոչում հղիություն չհայտնաբերելը կարող է վկայել արտարգանդային տաղակայման մասին կամ նշանակել, որ հղիությունը դեռ շատ փոքր է ՈՒՁՀ-ով երևալու համար։ β-hCG-ի բացարձակ քանակի և 48 ժամ հետո նրա քանակի հարաբերակցությունը հանդիսանում է ավելի զգայուն չափանիշ և հաշվում են հետևալ կերպ՝ [1][23]:
Ախտորոշման այլ մեթոդներ
Սուր որովայնի, հիպովոլեմիկ շոկի նշանների առկայության պայմաններում ախտորոշման համար կարող են կիրառվել նաև լապարոսկոպիա և լապարոտոմիա[1],: Փողաին վիժման կամ փողի պատռվածքի ժամանակ դժվար է լինում հայտնաբերել պտղապարկը։
Կուլդոցենտեզը հեշտոցի հետին կամարից Դուգլասյան տարածությունում եղած հեղուկի պունկցիան է (արտածծումը)։ Կատարվում է հազվադեպ և օգտագործվում է որովայնի խոռոչում գտնվող ազատ հեղուկի բնույթը ճշտելու նպատակով։ Արյան առկայությունը դեռ չի հաստատում արտարգանդային հղիության կասկածը։
Դիլատացիան և կյուռետով խոռոչի քերումը օգտագործվում են տարբերակելու համար արտարգանդային և հետերոտոպիկ ոչ կենսունակ հղիությունները[1]։ Այս միջամտությունը ցուցված է երբ՝
- ներհեշտոցային ՈւՁՀ-ով արգանդի խոռոչում հղիություն չի հայտնաբերվել և β-hCG-ի մակարդակը 2000 ՄԻ/մլ և բարձր է,
- β-hCG-ի քանակի ոչ նորմալ աճ 2 օրվա ընթացքում,
- β-hCG-ի քանակի ոչ նորմալ անկում 2 օրվա ընթացքում։
Դասակարգում
Փողային հղիություն

Արտարգանդային հղիությունների մեծամասնությունը զարգանում է արգանդափողում՝ տեղակալվելով ֆիմբրիալ (5%), ամպուլյար (80%), իստմիկ(12%), կորնուալ և ինտերստիցիալ (2%) հատվածներում[19]։ Մահացությունը ամենաբարձրն է, երբ իմպլատացիան տեղի է ունեցել իստմիկ կամ ինտերստիցիալ հատվածներում, ինչը կապված է տվյալ հատվածների լավ արյունամատակարարման հետ, որը հանգեցնում է ծավալուն արյունահոսության։
Ոչ փողային հղիություն
Արտարգանդայինների մինչև 2%-ի դեպքում բեղմնավորված ձվաբջջի ամրացումը տեղի է ունենում ձվարանի վրա, որովայնի խոռոչում կամ արգանդի վզիկի վրա:Վզիկային հղիությունը լավ երևում է ՈՒՁՀ-ով, իսկ ձվարանայինը փողայինից տարբերակելու համար օգտագործվում են Սպիգելբերգյան չափանիշները (Spiegelberg criteria):
Որովայնային հղիության ժամանակ, խիստ հազվադեպ, հնարավոր է կենդանի պտղի զարգացում։ Դա հանրավոր է, երբ իմպլանտացիան տեղի է ունեցել որովայնի խոռոչի լավ արյունամատակարարվող հատվածներում, օրինակ՝ աղիների միջընդերքի վրա։ Սակայն այլ շրջաններում (երիկամային, լյարդային զարկերակ, որովայնային աորտա) տեղակայվելու դեպքում մեծանում է մահացություը, կապված վիրահատության ժամանակ անսպասելի սկսված ծավալուն արյունահոսության հետ[24][25][26]։
Հետերոտոպիկ հղիություն
Հազվադեպ հանդիպում են դեպքեր, երբ կնոջ օրգանիզմում զուգահեռ զարգանում են 2 ձվաբջջիջներ և միաժամանակ բեղմնավորվում[2]։ Երբեմն բեղմնավորված ձվաբջիջներց մեկը ամրանում է արգանդի խոռոչում, իսկ մյուսը՝ խոռոչից դուրս։ Սովորաբար այս դեպքում արտարգանդային հղիությունը ավելի շուտ է ախտորոշվում, քան ներարգանդայինը, ինչը պայմանավորված է արտահայտված ախտանիշներով։ Հղիությունը կարելի է պահպանել, եթե արտարգանդայինը շուտ է ախտորոշվել և հաջողությամբ հեռացվել է։ HCG-ի մակարդակի շարունակական բարձրացումը վկայում է, որ ներարգանդային հղիությունը շարունակում է զարգանալ և հետագայում դառնում է տեսանելի ՈՒՁՀ-ի համար։
Վերջին շրջանում դիտվում է հետերոտոպիկ հղիության դեպքերի աճ, ինչը պայմանավորված է IVF (in vitro fertilisation, ЭКО-Экстракорпоральное оплодотворение ) կիրառման հաճախականացմամբ։ Արգանդում գտնվող պտղի կենդանի մնալու հավանականությունը կազմում է 70%[27]։
Պերսիստենտ արտարգանդային հղիություն
Արտարգանդային հղիության պերսիստենտությունն առաջանում է, երբ հղիության վիրահատական հեռացումից հետո մնում է տրոֆոբլաստային հյուսվածք։ Հետագայում դա բերում է hCG-ի մակարդակի բարձրացման և կլինիկական ախտանիշների կրկնության[28]։ ժամանակին հայտնաբերելու համար, վիրահատությունից հետո հիվանդի մոտ պարբերաբար պետք է որոշվի hCG-ի մակարդակը արյան մեջ։ Կանխելու համար ցուցված է մետոտրեքսատ։
Անհայտ տեղակայման հղիություն

«Անհայտ տեղակայման հղիություն» տերմինը գործածվում է, երբ ներհեշտոցային ԳՁՀ-ով պտղաձուն չի հայտնաբերվել, բայց հղիության թեստը դրական է[1]։ Իրական պատկերը կարող է լինել զարգացող ներարգանդային հղիություն, ընդհատված հղիություն, արտարգանդային և ավելի հազվադեպ պերսիստենտ արտարգանդային հղիություն[1]։
| Վիճակ | Չափանիշ |
|---|---|
| Հստակ արտարգանդային հղիություն | Արգանդի խոռոչից դուրս գտնվող պտղապարկ, դեղնուցապարկի և/կամ էմբրիոնի հետ։ |
| Անհայտ տեղակայման հղիություն. հավանական է արտարգանդային հղիություն | Անհամասեռ ադնեքսալ զանգված կամ պարկանման գոյածություն որովայնի խոռոչում։ |
| «Իրական» անհայտ տեղակայման հղիություն | Ներհեշտոցային ԳՁՀ-ով հղիության որևէ նշան չի հայտնաբերվել։ |
| Անհայտ տեղակայման հղիություն -ավելի հավանական է ներարգանդային | Արգանդի խոռոչում պարկանման գոյածություն։ |
| Հստակ ներարգանդային հղիություն | Արգանդի խոռոչում պտղապարկ, դեղնուցապարկի և/կամ էմբրիոնի հետ։ |
Անհայտ տեղակայման հղիությունների 6-20%-ը սովորաբար հետագայում ախտորոշվում են որպես արտարգանդային[1]։ 30-47%-ն ախտորոշվում են որպես զարգացող ներարգանդային հղիություն, իսկ 50-70%-ի դեպքում տեղի է ունենում հղիության ինքնաբերաբար ընդհատում և հնարավոր չի լինում պարզել տեղակայումը[1]։
ԱՏՀ-ի ժամանակ hCG-ի մակարդակի սպոնտան իջեցում չի դիտվում, ԳՁՀ-ով հղիության տեղակայման վայրը չի հայտնաբերվում[1]։ Պահպանվող ԱՀՏ-ն ամենայն հավանականությամբ լինում է կա՛մ չարտապատկերված փոքր արտարգանդային հղիություն, կա՛մ տրոֆոբլաստների կանգ արգանդափողում[1]։ Բուժումը սկսում են միայն այն ժամանակ, երբ ներարգանդային պոտենցիալ կենսունակ հղիությունը բացառվում է[1]։
Տարբերակիչ ախտորոշում
Այլ հիվանդություններ, որոնց ախտանիշները նման են՝
- վիժում,
- ձվարանի ոլորում,
- ձվարանի կիստայի պատռում,
- միզաքարային հիվանդություն,
- սուր ապենդիցիտ,
- կոնքի օրգանների բորբոքային հիվանդություններ և այլն[2]։
Բուժում


Բուժումը իրականացվում է դեղորայքային կամ վիրահատության միջոցով։
Վարում
Արտարգանդային հղիության կասկածով բոլոր կանանց մոտ պետք է որոշվի hCG-ի մակարդակը արյան մեջ և կատարվի ՈՒՁՀ[1]։ Ցածր ռիսկային խմբում գտնվող կանայք պետք է հսկվեն ևս 2 շաբաթ[1]։ Բարձր ռիսկային խումբը պետք է անցնի hCG-ի 48 ժամյա թեստ ախտորոշման հաստատման համար[1]։
Դեղորայքային
Երբ ժամկետը փոքր է և բարդություններ դեռ չեն զարգացել, մետոտրեքսատը նախընտրելի է արտարգանդային հղիության բուժման համարt[29]: Դրա օգտագործումը բերում է էմբրիոնի աճի դանդաղեցման, զարգացման հապաղման և ի վերջո հետներծծման[30]։ Օգտագործման հակացուցումներն են՝ լյարդի, երիկամների կամ արյան հիվանդություններ, էմբրիոնի մեծ չափեր > 3.5 սմ։
Մետոտրեքսատը կարող է բերել չնկատված նորմալ հղիության ընդհատման կամ պտղի մոտ ծանր արատների հետզարգացման[1]։ Պետք է նշանակվի միայն hCG-ի 48 ժամյա որոշումից հետո, երբ մակարդակը չի բարձրացել ավելի քան 35%[1]։
Վիրահատական
Արյունահոսության առկայության ժամանակ, ցուցված է անհապաղ վիրահատություն։ Կատարվում է լապարոտոմիայի կամ լապարոսկոպիայի միջոցով։ Վիրահատության մեթոդի ընտրությունը կախված է հիվանդի վիճակից։ Եթե վիճակը կայուն է, չկան արյունահոսության նշաններ կատարվում է լապարոսկոպիա[1]։ Ծանր արյունահոսության ժամանակ գերադասելի է լապարոտոմիան, որպեսզի ապահովվի վիրահատական դաշտի առավելագույն տեսանելիություն։ Կատարում են կա՛մ փողի հատում, պտղապարկի հեռացում,կա՛մ ախտահարված արգանդափողի և պտղապարկի միաժամանակյա հեռացում։ Վերջինս գերադասելի է, քանի որ փոքրանում է ռեցիդիվների (կրկնությունների) և բարդությունների հավանականությունը[31]։
Ծանր արյունահոսության ժամանակ կարելի է կատարել աուտոտրանսֆուզիա[32]։
Կանխատեսում
Արտարգանդային հղիության ժամանակ ճիշտ բուժում ստանալուց հետո մայրական մահերի թիվը շատ քիչ է, սակայն գրեթե բոլոր պտուղները վիրահատվում և հեռացվում են կամ ընդատվում։ Բրիտանիայում 2003-2005 թվականներն ընկած ժամանակահատվածում գրանցվել է 32,100 արտարգանդային հղիության դեպք և 10 մայրական մահ[33]։
Զարգացող երկրներում, մասնավորապես Աֆրիկայում, մայրական մահերի քանակը չափազանց շատ է, իսկ արտարգանդային հղիությունը համարվում է մահվան գլխավոր պատճառներից մեկը։
Երկրորդ անգամ արտարգանդային հղիություն զարգանալու հավանականությունը միևնույն կնոջ մոտ կազմում է 10%[34]։
Ազդեցությունը պտղաբերության վրա
Պտղաբերության վրա ազդեցությունը կախած է մի քանի գործոններից, գլխավորապես անպտղության առաջնային պատճառից[35]։ Բուժման մեթոդը էական նշանակություն չունի պտղաբերության վրա։ 2013 թվականին, ռանդոմիզացված հետազոտությունները ցույց են տվել, որ արտարգանդային հղիություն ունեցած և բուժում ստացած կանանց մոտ, մինչև 2 տարի հետո ներարգանդային հղիությունների քանակը կազմել է ըստ բուժման տեսակի՝ արմատական վիրահատության ժամանակ 64%, դեղորայքային բուժման ժամանակ՝ 67%, իսկ կոմբինացված բուժման ժամանակ 70%[36]։ Բուժումից 2 տարի անց այս ցուցանիշները հասնում են մինչև 90%[37]։
Ձվարանային հղիությունից հետո անպտղության կամ արտարգանդային հղիության կրկնության հավանականությունը ցածր է[38]։
Համաճարակաբանություն
Զարգացած երկրներում արտարգանդային հղիությունը կազմում է կենդանի ծնունդների 1-2%-ը։ Վերարտադրողականության վերականգնման մեթոդների զարգացման հետ զուգահեր, այս ցուցանիշը հասնում է 4%-ի[1]։ Դեպքերի 93-97%-ը տեղակայվում է արգանդափողում[2]։ 13%-ը տեղակայվում է իսթմիկ հատվածում, 75%-ը ամպուլայում, 12%-ը ֆիմբրիաներում[1]։ Կազմում է մայրական մահերի 6%-ը[2]։

Հասարակություն և մշակույթ
Կաթոլիկ եկեղեցում բուժման վերաբերյալ կան որոշակի հակասություններ։ Բարոյագետների զգալի մասը համարում են[40], որ մետոտրեքատը և արգանդափողերի հեռացումը «բարոյապես թույլատրելի» չեն, քանի որ դրանք ոչնչացնում են սաղմը։ Սակայն լինում են դեպքեր, կապված մոր առողջության հետ, երբ էմբրիոնի հեռացումը համարում են թույլատելի[41][42]։
Պտղի ծնունդ
Եղել են դեպքեր, երբ հղիությունը զարգանալով մի քանի ամիս, լապարոտոմիայի օգնությանբ ավարտվել է պտղի ծննդով։
1999թ.-ի հուլիսին Յուտա նահանգի Օգդեն քաղաքում Լորի Դալտոնը, կեսարյան հատման օգնությամբ աղջիկ է ունեցել[43]։ Վիրահատությունն ընթացել է բարդություններով, ուղեկցվելով ծանր արյունահոսությամբ[44]։
1999թ.-ի սեպտեմբերին ազգությամբ անգլիացի Ջեյն Ինգմանը (32 տարեկան) կյանք է տվել եռյակի՝ Օլիվիային, Մարիին և Ռոնանին։ Երեքն էլ կենդանի են մնացել[45]։
2008-ի մայիսին, ավստրալիացի Մեերա Թանգարաջը (34 տարեկան) կյանք է տվել Դուրգային, կրկին կեսարյան հատման օգնությամբ։ 38 շաբաթական հղիությունը, որը զարգացել էր փողերում, ընթացել էր առանց բարդությունների։ Երեխան ծնվել էր 2.8 կգ քաշով[46][47]։
Այլ կենդանիների շրջանում
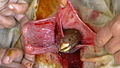
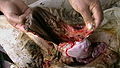
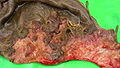
Արտարգանդային հղիությունը հանդիպում է շատ կաթնասունների մոտ։ Բերված են ոչխարի կեսարյան հատման նկարները՝
-
Վիրահատական դաշտում երևում է գառան ազդրը:
-
Պտղապարկի արտաքին տեսքը՝ նեկրոտիզացված դիստալ հատվածով
-
Պտղապարկի ներքին տեսքը մինչև նեկրոտիզացված հատվածի հեռացում
-
Պտղապարկի ներքին տեսքը՝ դիստալ հատվածը ձախից
-
Պտղապարկի արտաքին մասը, պրոքսիմալ հատվածը՝ ձվարանի և արգանի եղջուրի հետ միասին
-
Հեռացված դիստալ հատվածը և ընկերքը
Ծանոթագրություններ
Արտաքին հղումներ
- CT of the abdomen showing abdominal ectopic pregnancy
- Внематочная беременность Կաղապար:Ref-ru
- Диагностика трубной беременности на догоспитальном этапе Consilium Medicum Կաղապար:Webarchive Կաղապար:Ref-ru
- Беременность мимо матки Статья в журнале «ВАШ Гинеколог» № 4/2011 Կաղապար:Ref-ru
- Внематочная беременность: признаки и причины Կաղապար:Webarchive Կաղապար:Ref-ru
- Мама.ру: Внематочная беременность Կաղապար:Webarchive Կաղապար:Ref-ru
Կաղապար:Արտաքին հղումներ Կաղապար:ՀՍՀ
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1,31 1,32 1,33 1,34 1,35 1,36 1,37 1,38 1,39 1,40 Կաղապար:Cite journal
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 Կաղապար:Cite journal
- ↑ 5,0 5,1 Կաղապար:Cite journal
- ↑ Կաղապար:Cite web
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite web
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite book
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ 19,0 19,1 19,2 Կաղապար:Cite book
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite news
- ↑ Կաղապար:Cite news
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ "History, Diagnosis and Management of Ectopic Pregnancy" Կաղապար:Webarchive
- ↑ Կաղապար:Cite web
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite web
- ↑ Կաղապար:Cite book
- ↑ Կաղապար:Cite book
- ↑ Կաղապար:Cite journal
- ↑ Fertility: assessment and treatment for people with fertility problems Կաղապար:Webarchive. NICE clinical guideline CG156 - Issued: February 2013
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite journal
- ↑ Կաղապար:Cite web
- ↑ Կաղապար:Cite web
- ↑ Anderson, MA et al. Ectopic Pregnancy and Catholic Morality Կաղապար:Webarchive. National Catholic Bioethics Quarterly, Spring 2011
- ↑ Կաղապար:Cite news
- ↑ Կաղապար:Cite news
- ↑ Կաղապար:Cite news
- ↑ Կաղապար:Cite news
- ↑ Կաղապար:Cite news